Диета при остром гастрите желудка с примерным меню. Что есть при гастрите на завтрак
что можно есть, правильное питание при гастрите и варианты меню на неделю
Соблюдение определённых рекомендаций по питанию при заболеваниях пищеварительного тракта считается основополагающим пунктом в лечении и реабилитации. При несоблюдении диеты лечение не принесёт должного результата. Правильное питание при гастрите желудка оказывает прямое положительное действие на функционирование системы пищеварения, действует опосредованно на организм, изменяя обменные процессы.
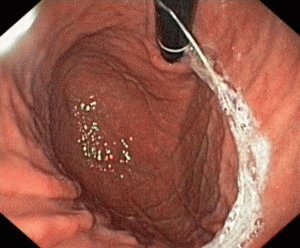
Заболевание желудка – гастрит
Сегодня, благодаря развитию фармакологии, производятся препараты для лечения болезней органов пищеварительной системы. Лечебная диета изменилась: список продуктов, разрешённых к потреблению, расширился. Рекомендаций по питанию полагается придерживаться и понимать необходимость подобного режима. Правильное питание становится востребованным для людей с подвижным образом жизни.
Желудочная секреция
В желудке постоянно вырабатывается соляная кислота – важнейший компонент желудочного сока. Продукты питания по-разному влияют на секреторную активность желудка, стимулируя орган либо активно, либо слабо. Больным гастритом требуется знать запрещённые и разрешённые продукты.
Сильные стимуляторы секреторной активности
Это запрещённые продукты для пациентов, поражённых гастритом с повышенной секрецией, но при атрофическом гастрите перечисленные кулинарные изыски разрешены в небольшом количестве.
- мясные, рыбные, грибные бульоны, концентрированные бульоны на овощах;
- приправы и пряности: горчица, хрен, редька;
- жареные блюда;
- консервы;
- соусы из помидоров;
- тушёные в собственном соку рыба и мясо;
- солёные, копчёные мясо и рыба, селёдка;
- солёные, квашеные, маринованные овощи и фрукты;
- желтки яиц, сваренных вкрутую;
- сдоба;
- ржаной хлеб;
- несвежие пищевые жиры;
- обезжиренное молоко;
- крепкий кофе и чай;
- газированные напитки;
- кислые, неспелые фрукты;
- сырые овощи.

Слабые продукты
В списке разрешённые продукты для любого гастрита.
- вода;
- жирное молоко, творог;
- крахмал;
- яйца с полужидким желтком, омлет;
- долго варёное мясо;
- свежая рыба в отварном виде;
- овощные пюре;
- молочные, слизистые супы;
- молочные каши;
- манная крупа;
- варёный рис;
- щелочные минеральные воды без газа;
- вчерашний белый хлеб;
- некрепкий чай.
Ответственная роль отводится кулинарной обработке. К примеру, жареное мясо более сильный стимулятор, чем отварное. Употреблять при гастрите желудка жареное мясо не рекомендуют по указанной причине.
Жиры вначале подавляют секрецию, а после образования продуктов омыления жиров в кишечнике происходит стимуляция секреции желудка. К примеру, если съесть селедку в растительном масле, первоначально самочувствие покажется хорошим, желудок промолчит. Постепенно появится изжога, диспепсия, боль в желудке, как свидетельство вреда съеденного.

Важно правильно сочетать полезные продукты. К примеру, при сочетании белков с жирами стимуляция секреции не настолько выраженная, как при потреблении просто жиров. Однако растянута по времени, длительная. Пациенты, больные гастритом с эрозиями, призваны избегать подобных сочетаний.
Моторика желудка
При различных видах гастрита, моторика – важный фактор, влияющий на качество жизни пациента. Пациенту приходится составлять примерное ежедневное меню, не питаться в общественных местах, чтобы не попасть впросак.
На двигательную функцию желудка и кишечника влияет консистенция и химический состав пищи, любой съеденный кусочек пищи воздействует на моторику.
Твёрдая еда находится в желудке дольше. Быстрее происходит эвакуация углеводов, потом белков, последними из желудка уходят жиры. При хроническом гастрите знание порядка считается важным фактором, способным ухудшить качество жизни.
Общие принципы питания при гастритах
Главной целью лечебного питания считается лечение желудка и профилактика обострений. Продукты при гастрите разделяются на вредные и полезные, рекомендуемые и не рекомендуемые.
- Питание по расписанию приведёт к тому, что желудок и ферментные системы приготовятся по времени принять и переварить пищу. Правильный режим питания способствует репаративным процессам.
- Питание при гастрите желудка предлагается разнообразным по содержанию полезных веществ и по вкусовым качествам.
- Диета и меню на неделю составляются для конкретного человека, исходя из пола, энергозатрат и прочих факторов.
- Требуется учитывать правильное процентное соотношение Б:Ж:У.
- Правильная обработка продуктов питания.
- При разработке питания учитывается сопутствующая патология.
- Правильно питаться рекомендуется в сочетании со здоровым образом жизни.

Механическое повреждение
Не следует переедать – происходит механическое раздражение желудка из-за перерастяжения. Особенный вред наносит регулярное чрезмерное потребление пищи. Страдающий гастритом обязан понимать, что воспалённая слизистая желудка крайне уязвима, при перерастяжении слизистая травмируется.
Еда, включающая клетчатку, повреждает слизистую желудка, особенно воспалённую. Продукты с грубыми волокнами:
- редька, репа;
- фасоль;
- горох с шелухой;
- неспелые фрукты;
- крыжовник;
- виноград;
- смородина;
- изюм;
- финики;
- хлеб из муки грубого помола.
Кушать продукты с соединительнотканными волокнами не рекомендовано:
- хрящ;
- мясо с жилами;
- кожа рыбы;
- кожа птицы.
Химическое повреждение
При составлении меню при гастрите выбирают продукты, не стимулирующие секреторную активность желудка.
Стоит отменить или минимизировать количество кислых продуктов, однако небольшое количество едят пациенты при пониженной кислотности.
Термическое повреждение
Полезная пища – тёплая пища. Горячие продукты питания, либо холодные, повреждают воспалённую слизистую желудка, усиливая воспаление. Использовать в рационе желательно тёплые блюда.
Щадящий режим
Щадящая диета основана на принципах:
- Питаться полагается мелкими порциями и часто, облегчая работу желудка.
- Постепенный переход от диеты к диете.
- Учёт этапа развития болезни, чередования диет и применения продуктов.
- Учёт сопутствующей патологии.
- Профилактика возможных осложнений.
Острый гастрит
При остром гастрите, до назначения лечебных мероприятий, устраняется причина. Частой причиной становится отравление, обязательным мероприятием станет промывание желудка тёплой водой или содовым раствором, приготовленным из расчёта 12 г соды на литр воды. После промывания однократный приём активированного угля в виде растворённого в воде порошка облегчит самочувствие.
Потом стоит определиться, что разрешается принимать в пищу при гастрите. В первую очередь следует обратиться к врачу, при тяжёлом течении заболевания вызвать на дом. Осмотрев пациента, врач всегда, помимо лечения, порекомендует лечебное питание: диету, продукты, напитки.
Рекомендации по питанию
- Голодание 2 дня, сопровождаемое нормальным питьевым режимом.
Это период очищения организма от попавших токсинов и частичное восстановление пищеварительной системы. В этот период неуместны вопросы, разрешены ли грибы, блины, сметана.
- Переход на питание, согласно диете 0. Предусмотрено потребление жидкой и полужидкой пищи, обогащённой витаминами. Калорийность низкая – до 1000 ккал в сутки.

Диету назначают пациентам после операций, рекомендованная пища подбирается предельно щадящей, а работа желудка – минимальной. В состав диеты входит минимум продуктов, исключительно необходимых.
Длительное следование диете требует назначения парентерального питания, режим включает недостаточно питательных веществ для полноценной жизни. Диета полезна лишь в первые дни после начала заболевания.
Какие продукты допустимо употреблять:
- фруктовые соки с сахаром;
- чай с сахаром;
- слабый бульон на мясе;
- желе;
- яйца всмятку;
- масло сливочное.
Нельзя кушать сильные раздражители. Нельзя курить, табачный дым губительно влияет на слизистую желудка, способствует развитию хронического гастрита.
Питаются понемногу, маленькими порциями. Желудку после голодания нужно «завестись», как прочим ферментным системам организма.
- На третий день – диета 1а.
Соблюдение рекомендаций позволит максимально оградить желудок от механического и химического повреждения. Основной список разрешённых продуктов соответствует диете один. Характерная особенность – еда кашицеобразная, приём 6 раз в день. Суточное количество энергии 1800 ккал за счёт сниженного количества белков и жиров. Диетический стол назначается на короткий период, для продолжительного приёма прослеживается нехватка питательных веществ.
- На седьмой день начинают питание, согласно диете 1б.
Это переходная диета от 1а до 1 для постепенного усложнения работы желудка.
Диета 1б необходима для постепенного перехода к более сложной для желудка пище. Происходит переход преимущественно жидкой пищи к кашицеобразной и полутвёрдой, действие нельзя делать быстро. Суточная калорийность 2500 ккал.
- Длительно диета 1.
- Постепенный переход к обычному здоровому питанию.

Питание призвано соответствовать определённым принципам, потребным для соблюдения человеком, перенёсшим острый гастрит:
- Рацион питания рекомендуется разнообразным, характерным для местности проживания.
- Достаточная энергетичность, рацион состоит из продуктов с достаточной калорийностью. С пищей человек получает энергию для активной и бодрой жизни. Для определения энергетической емкости продукта разработана таблица калорийности.
- Питаться полагается 5-6 раз в день, учитывая перекусы, вкусные и полезные. Перекусывать необходимо не шоколадным батончиком, а яблоком, не чипсами, а орехами.
- Спешка мешает пищеварительной системе работать. При быстром жевании большие куски пищи тормозят работу желудка, перерастягивают орган. Пища задерживается, диетические рекомендации становятся бесполезными.
- Достаточное количество овощей и фруктов, без грубой клетчатки. Если после однажды перенесённого острого гастрита вопросов с желудком не возникало, перечень овощей и фруктов – как у здорового человека.
- Еда должна быть различно приготовлена, нельзя отказываться от супов и кушать вторые блюда. У каждой кулинарной формы собственные плюсы, исключать блюда нельзя.
- Достаточное потребление воды. Суп, сок и чай не относятся к пункту. Полезную жидкость организм получает лишь в виде воды, всё остальное относится к жидкой еде. Требуется соблюдать питьевой режим.
- Правильное распределение Б:Ж:У в течение дня. К примеру, во время завтрака лучше увеличить количество белков, они медленно перевариваются, медленно высвобождают энергию, которой хватит до следующего приёма пищи.
- Последний приём пищи не позднее двух часов до сна. Предпочтение лучше отдавать овощным, молочным блюдам. Если готовить мясные продукты, они тщательно готовятся для снижения нагрузки на желудок.
- Основное правило – свежая еда. Это принцип здорового питания и профилактика острого гастрита.
- Питаться следует, когда присутствует чувство голода.
Характеристика диеты 1
Соотношение Б:Ж:У 100г:100г:400г соответственно.
Суточная энергетическая потребность – 2800 ккал.
Продолжительность соблюдения диеты до полугода.

Как в любой диете, присутствует перечень продуктов, разрешённых и нежелательных к употреблению.
Рассмотрим рекомендованные продукты. Они должны обладать мягкими механическими, химическими свойствами.
- вчерашний хлеб;
- протёртые овощные супы, молочные, супы-пюре из овощей;
- говядина, куриное и мясо индейки в отварном, паровом виде;
- нежирная рыба без кожи или в виде паровых котлет;
- творожная масса, пудинг;
- манная, рисовая каши на молоке или воде в протёртом виде;
- сваренные на пару овощи – картофель, морковь, свёкла, цветная капуста;
- варёный язык;
- фруктовые пюре, с сахаром, мёдом;
При гастрите допустимо пить молоко, сливки, компот, некрепкий чай или чай с молоком.
Теперь рассмотрим запрещённый перечень. Рекомендуют не употреблять в пищу продукты, вызывающие и усиливающие болевые ощущения, возбуждающие желудочную секрецию.
- сдоба, свежий хлеб;
- щи, борщ, окрошка;
- утка, гусь;
- жареные блюда;
- майонез;
- мясные копчёности и консервы;
- кислые молочные продукты;
- пшено, перловка, бобовые культуры;
- макароны;
- соевый соус.
В обязательном порядке рекомендуется учитывать особенности организма. У каждого человека собственный список продуктов, вызывающий боли желудка. Подобные полагается удалить из меню. Часто пациент знает, что при гастрите можно либо нельзя.
Если продукт входит в список разрешённых, но у пациента возникает диспепсия, боль в животе, тошнота, рвота – продукт отменяют. Если желудок человека не реагирует на запрещённый список, не значит, что продукт хороший.
Необходимо учитывать возраст пациента. К примеру, при развитии гастрита у молодых пациентов список продуктов возможно расширить для увеличения калорийности за счёт Б и Ж на 20-30 г. При развитии гастрита у возрастных пациентов большую часть рациона необходимо составлять из легко переваривающихся продуктов. У пожилых людей снижается количество необходимых калорий.
В процессе соблюдения диеты полезно принимать витамины, особенно важно содержание витаминов С, группы В, А, Е, РР. Перед назначением витаминных комплексов врач проведёт медицинский осмотр.
Для достижения лучшего результата необходимо строго следовать рекомендациям врача и помимо диеты получать назначенное врачом лечение.
Ориентировочное меню
Чтобы определиться, как питаться при гастрите, разработаны различные варианты меню. При необходимости следует проконсультироваться с врачом-диетологом или гастроэнтерологом, узнав, как составить примерное меню на неделю.
В течение дня рацион делится на 6 приёмов пищи: первый и второй завтраки, обед, полдник и приём пищи перед сном.
Первый завтрак при гастрите предлагается питательным, включает отварное яйцо с полужидким желтком, творожную запеканку или перетёртый творог, манную кашу, измельчённую гречневую кашу. Из напитков рекомендуется некрепкий чай, чай с молоком, кисель.
Второй завтрак необходим для больных гастритом, для поддержания работы желудка до обеда. Входят продукты – запечённое яблоко или груша, допустимо добавить сахар, компот, отвар шиповника, фруктовый мусс.
Как любое диетическое питание, обед разнообразится. К примеру, разнообразные виды овощных супов-пюре, возможно с добавлением слизистых отваров риса, молочные супы, протёртые овощные супы. Мясо подается в виде суфле или отварное: мясо кролика, индейка, запечённый окунь без кожи. Десерты рекомендуются в виде фруктовых и ягодных муссов и пюре.

Полдник необходим в качестве лёгкого перекуса и представляет отвар шиповника или пшеничных отрубей с сахаром, кисель, творожную запеканку.
В состав ужина входят диетические блюда из отварного мяса и рыбы: фрикадельки, бефстроганов из отварного мяса, паровые котлеты, горбуша в молоке, окунь под сметанным соусом. Перечисленное допустимо дополнить отварными овощами. Ужин не должен перегружать желудок.
Перед сном полезно выпить стакан слегка подогретого молока или сливок. Для быстрейшего заживления слизистой желудка в молоко добавляют чайную ложку облепихового масла.
Хронический гастрит
Диета при гастрите желудка составляется с учетом характера нарушений секреторной активности желудка, насколько выражен воспалительный процесс, индивидуальные предпочтения продуктов питания, адекватное соотношение необходимых веществ в рационе. Следить за полноценностью питания полагается пациентам с гастритом с пониженной секрецией.
Если выражены проявления метеоризма из-за застоя содержимого желудка и процессов брожения в кишечнике, придётся ограничить количество углеводов.
Если у пациента отмечается дефицит питания, положено увеличить количество белка для повышения калорийности рациона.
Большее количество клетчатки включается в рацион питания пациентов с хроническим гастритом (ХГ), превышая указания диеты номер 1.
Особенности диетотерапии хронического атрофического гастрита (ХАГ)
Диета при лечении гастрита необходима в фазу обострения для уменьшения действия повреждающих факторов и стимуляции желудочных желез к секреции.
В период обострения рекомендовано придерживаться диеты 1а на протяжении недели.
Когда состояние стабилизировалось, возможно переходить к диете 2, разработанной специально для пациентов с ХАГ.
Характеристика диеты 2
Содержание Б:Ж:У 100г:90г:400г соответственно.
Суточная энергетическая потребность 3000 ккал. Дробное питание и строгое соблюдение рекомендаций быстро окажет положительный эффект.

Содержание продуктов, методы обработки и консистенция менее щадящие, чем при диете 1. Большее количество продуктов разрешено при гастрите:
- супы на мясном бульоне с перетёртыми крупами и кусочками овощей, если пациент хорошо переносит, щи из свежей капусты, но не ежедневно;
- отварная рыба куском;
- хлеб, приготовленный вчера, несдобное печенье;
- свежие молочные продукты и в блюдах;
- мясо, птица без кожи, можно жареные без корочки;
- овощи, в том числе капуста;
- свежие томаты;
- яйца;
- яблоки запечённые, спелые ягоды и фрукты в протёртом виде;
- зефир, пастила, сахар, мёд.
Требуется знать, что нельзя есть при гастрите, избегая нежелательных последствий. Приведём список продуктов, опасных у пациентов с гастритом.
- свежий хлеб, сдоба;
- супы из бобовых;
- жирное мясо, птица, креветки;
- копчёности, консервы;
- шоколад;
- грубые фрукты в натуральном виде.
Из общих рекомендаций запрещается рацион, состоящий из продуктов, долго находящихся в желудке.
Диета, рекомендуемая в фазу ремиссии, отличается от таковой в фазу обострения ХГ.
При обострении ХАГ и склонности к диарее рекомендуется придерживаться диеты 4 и вариантов: диета 4б и 4в.
Характеристика диеты 4
Питание по диете отличается бережным отношением к желудку и кишечнику.
Снижается количество углеводов для уменьшения проявлений вздутия и излишнего газообразования. Их объем минимален. Полагается уменьшить или исключить количество разрешённых желчегонных продуктов.
Диеты придерживаются не более 5 дней.
Содержание Б:Ж:У 90г:70г:250г соответственно. Суточная энергетическая потребность 2000 ккал.
Пища готовится на пару или варится, потом потребуется протирать.

Разрешённые продукты:
- хлебные пшеничные сухарики;
- супы на нежирном мясе с добавлением слизистых отваров риса, перловки;
- суфле из нежирного мяса, рыбы;
- пресный протёртый творог;
- масло сливочное в блюда;
- яйца с полужидким желтком;
- протёртые каши;
- отвары из овощей;
- зелёный чай, кисель из черники;
- сырые яблоки протёртые.
Не рекомендованные продукты:
- молоко;
- бобовые;
- пшено;
- сдоба;
- свежие овощи, фрукты;
- соусы;
- пряности;
- сладости.
Диета однообразна, лечение дольше 5 дней проводить не следует. Потом совершается переход на диету 2.
Если при ХАГ есть сопутствующая патология прочих органов ЖКТ, рекомендовано соблюдение диеты пять.
Характеристика диеты 5
Содержание Б:Ж:У физиологичное, соответствует 100г:90г:350г.
Продукты питания обрабатываются на пару, варятся или запекаются.
Диета номер 5 считается весьма распространённой при ХГ. Протирают лишь грубую пищу, к примеру, продукты, богатые клетчаткой.

Продукты, богатые клетчаткой
Диета характеризуется большим разнообразием в питании. Разрешённые продукты:
- хлеб пшеничный, ржаной, вчерашний;
- супы с овощами и крупой, молочные с макаронами;
- нежирное мясо и птица;
- морепродукты;
- яйца с полужидким желтком, омлеты;
- нежирные продукты из молока;
- крупы;
- молочные, овощные соусы;
- салаты из свежих овощей;
- фрукты, некислые ягоды;
- компоты;
- мёд, варенье.
Не рекомендуемые продукты:
- солёные щи, окрошка;
- сало;
- жирное мясо и птица;
- свежий хлеб;
- пицца;
- сливки, жирное молоко;
- острые приправы;
- шоколад, кофе, какао.
Следует отметить, что порой продукт входит в оба списка, к примеру, селёдка. Возможность потребления рыбы в пятой диете зависит от кулинарной обработки.
При несильном обострении хронического панкреатита необходимо уменьшить количество углеводов и добавить белка. Однако лучше обратиться к врачу.
При переходе ХГ в фазу ремиссии рекомендуется переход на нормальную физиологическую диету.
Необходимость диеты подтверждает врач, заниматься самолечением не стоит!
Особенности диетотерапии хронического гастрита с нормальной или повышенной секрецией
При ухудшении состояния пару дней полагается воздерживаться от потребления пищи и обильно пить. Прием пищи стимулирует желудочную секрецию, категорически не рекомендуется есть первое время.
Потом придерживаться диеты 1а, через неделю – диета 1б. При стабилизации состояния и уменьшении клинических проявлений через 2 недели возможно переходить на диету 1. Основной критерий перехода от диеты к другой – отсутствие неприятных ощущений от пищи. При соблюдении простого правила работа желудка и кишечника начнёт комфортно усложняться. Если съедаемый разрешённый суп приносит боль в желудке, придётся продлить диету и проконсультироваться с врачом.
Следующим этапом лечения станет диета 5.
Переход между диетами зависит от развития заболевания у конкретного пациента. Желудочный сок у человека вырабатывается по-разному, в каждом случае заболевания усматриваются особенности.
Особенностью диеты при хроническом гастрите с повышенной кислотностью считается рекомендация убрать продукты, возбуждающие секрецию, на длительный срок.
Хронический гастрит и минеральные воды
Большинство минеральных вод уменьшают воспаление желудка, но сильнее минерализованные воды стимулируют секрецию, а менее минерализованные – угнетают.
При повышенной секреторной активности желудка, наличии симптомов изжоги, рекомендуется принимать бикарбонатные минеральные воды, пить за час до еды.
При атрофическом гастрите – соляно-щелочные воды за 20 мин до еды.
Если отнестись серьёзно к распространённому заболеванию гастрит, с лечением соблюдать необходимые ограничения в еде, человек будет не просто существовать, а наслаждаться всеми вкусами жизни.
gastrotract.ru
Меню при гастрите на каждый день
Cодержание статьи:
Если знать основные правила питания при болезнях ЖКТ, можно легко составить меню при гастрите на неделю. К сожалению, пациенты, которые столкнулись с этой болезнью, вынуждены каждый день соблюдать строгую диету. Если ее отменить, самочувствие больного не улучшится, наоборот, могут появиться осложнения, такие, как язва или рак желудка. Но переживать из-за диеты не стоит, так как питание при гастрите желудка бывает очень вкусным. Рассмотрим меню на неделю с рецептами.
Кислотность у пациента повышена
Составим примерное меню для больных с гастритом. Помните, что важно не только что есть, но и как есть: все блюда должны быть теплыми, горячие супы или каши есть нельзя. Все продукты нужно максимально измельчать, а лучше протирать через сито. Если все здоровые люди чаще всего едят 3 раза в день, то есть утром, днем и вечером, то больным с гастритом нужно питаться гораздо чаще, около 5-6 раз в день.
Завтрак
Завтрак при гастрите обычно состоит из двух частей: первый, основной прием пищи, и дополнительный, когда можно съесть какой-нибудь полезный фрукт или же выпить целебный напиток. Расскажем, какое может быть меню при гастрите, точнее, что можно есть на завтрак в течение недели.
| Понедельник | Позавтракать пюре из картошки и сделать мясные биточки на пару. Все это запить чаем, добавив в него молока. В качестве 2 завтрака — молоко и сладкий кисель из фруктов. |
| Вторник | Приготовьте манную кашу, поешьте немного творога. Если это второй завтрак, нужно съесть печеное яблочко (обязательно сладкое) и выпить молока. |
| Среда | Сварите гречневую кашу, но используйте только измельченную крупу. Как дополнение к ней – яйцо, но не крутое, а всмятку. Запить его можно чаем, добавив в него молока. Позже можно приготовить печеное яблочко и молоко. |
| Четверг | Каша из риса, рисовый пудинг с добавлением творога. Позже можно выпить кисель и молоко. |
| Пятница | Сварить кашу из манной крупы, пюре из морковки, язык заливной, чай, как обычно, с молоком. Потом тоже молоко и компот, сваренный из сухофруктов. |
| Суббота | Утром готовят рыбные котлеты а пару и пюре из картошки. Также варится гречка. Позже можно съесть яблоко, но только запеченное, запить его молочком. |
| Воскресенье | Опять мясные котлетки, тоже с пюре из картошки, овсянка. Потом пьют кисель. |
Обед
Диета при гастрите желудка меню на неделю может удивить своим разнообразием. Приведем несколько вариантов обедов, которые должен есть человек при гастрите. Кроме основного обеда, есть еще и полдник. В это время диетологи советуют пить отвар шиповника и есть сухарики.
| Понедельник | Молочный суп с рисом, запеканка, которую сделали из картошки и мяса. Компот |
| Вторник | Суп из молока, пюре из свеклы, мясные котлетки, вкусное желе, сделанное из фруктов |
| Среда | Суп, сваренный из овощей. Пудинг, который готовят из мяса с рисом, сладкое — желе |
| Четверг | Протертый суп из риса, котлеты, пюре из морковки, компот |
| Пятница | Суп из молока и овсянки, биточки из рыбы на пару, пюре, сделанное из картошки, желе |
| Суббота | Суп-лапша на молоке, мясные фрикадельки, поданные с вареной вермишелью, кисель |
| Воскресенье | Протертый суп из картошки, биточки, которые делают из рыбы, пюре картофельное, желе |
Ужин
Если это диетическое питание, ужин тоже обязателен. Есть как основной ужин, так и перекус перед сном, как вариант – выпить стакан молока на ночь. Расскажем, как можно запланировать ужин на каждый день. Это приблизительное меню при гастрите, его, конечно, можно изменять, дополнять, подбирать продукты по вкусу пациента. Главное, чтобы их можно было есть и при больном желудке.
| Понедельник | Творожное суфле на пару, гречневая каша, кисель из фруктов. |
| Вторник | Пудинг, сделанный из риса, одно яйцо, не вкрутую, кисель. |
| Среда | Крупеник из гречки, молоко. |
| Четверг | Лапшевик, молоко. |
| Пятница | Котлетки из курицы, пюре из морковки, кисель. |
| Суббота | Пюре из картошки с рыбными котлетками, молочная гречка, кисель. |
| Воскресенье | Рулетик из мяса с рисом, кисель. |
Рецепты:
Паровые котлеты.
 Как приготовить паровые котлеты, которые можно есть при гастрите? Надо взять нежирное мясо, например, телятину или курятину, его 2 раза прокрутить через мясорубку. В готовый фарш можно положить чуть-чуть соли, а перец – под запретом. Также кладется 1 яйцо и размоченный в молоке кусочек белого хлеба. Из данной массы надо налепить биточки, которые потом выложить в пароварку.
Как приготовить паровые котлеты, которые можно есть при гастрите? Надо взять нежирное мясо, например, телятину или курятину, его 2 раза прокрутить через мясорубку. В готовый фарш можно положить чуть-чуть соли, а перец – под запретом. Также кладется 1 яйцо и размоченный в молоке кусочек белого хлеба. Из данной массы надо налепить биточки, которые потом выложить в пароварку.
Рисовый пудинг с творогом.
Для приготовления пудинга 0,5 ст. риса надо сварить, поместив в смесь: 1 ст. молока + 1 ст. воды, остудить, перетереть, используя сито. Положить в него 100 г творога, 2,5 ч.л. сахарного песка, 1 яйцо, все размешать. Обработать форму для пудинга сливочным маслом, вылить в нее эту массу, накрыть. Пудинг готовится на водяной бане.
Мы рассказали о том, каким приблизительно может быть меню. Но помните, что диета при обострении гастрита отличается от обычной. В этом случае необходим другой список продуктов. Меню при обострении гастрита состоит только из жидкой или мягкой пищи.
Питание при гастрите с пониженной кислотностью
Диета для желудка необходима и при гастрите, когда кислотность понижена. Есть множество вариантов подобного питания. Рассмотрим меню, разработанное для людей с данным заболеванием. Перед сном им нужно выпивать стакан киселя.
| Пн | Утром человек ест сваренную картошку с котлетками из мяса, кашу из риса, пьет чай, добавив дольку лимона. Чуть позже ест творог. Обед – суп, сваренный из разных овощей, и сок. Потом можно съесть сухарик, запив его чаем. На ужин пудинг, для него понадобится творог и гречка. |
| Вт | На завтрак можно подать суфле, сделанное из творога, манку. Позже съесть печеное яблочко. Обед – это, конечно, суп, киньте в него мясные фрикадельки, приготовьте и пюре из картошки, и суфле, сделанное из рыбы. На десерт – желе из фруктов. Перекус – настой шиповника, можно позволить себе съесть сухарь. Ужин – каша из перетертого риса, мясные котлеты. |
| Ср | Опять паровое суфле, но уже из судака, гречка, лимонный чай. Потом – пюре из яблочек. Обед – мясной суп с рисом, запеканка, сделанная с мясом и картошкой, компот. Вместо вечернего перекуса можно попить чай с аппетитным зефиром. На ужин — биточки, подсохший хлеб, намазанный маслом, яблоко, которое нужно перетереть. |
| Чт | Утром готовят овсянку, яйца, не вкрутую (2 шт.). Потом можно поесть творог, разбавив его молоком. Обед не обходится без супа, в этот раз он с вермишелью, а также пюре из картошки и отбивные, на десерт – мусс. В качестве полдника – напиток из шиповника, сухарь. На ужин готовится рулет из мяса, вареная цветная капуста, и чай. |
| Пт | Творог, вчерашний хлеб, намазанный маслом. Потом можно яблоко, но только печеное. На обед – суп с добавлением мяса, вермишель вареная и бефстроганов, желе. Потом – сок из фруктов с водой и сухарь. Вечером пюре из картошки, котлеты. |
| Сб | Гречка, пудинг творожный. Потом — помидор. Основное блюдо — суп с лапшой, каша из риса и кусочек курицы. Перекус – это сок с водой и вафли. Вечером – заливная рыба со старым хлебом, овощные соки. |
| Вс | Утро начинается с пюре из картошки и паштета из селедки, и с кофе, разбавленное молоком. Потом нужно выпить сока моркови с сухарем или съесть ягоды. Основное блюдо – суп, сваренный из овощей, легкое рагу из них же и мяса. Перекус – ватрушка. На ужин едят пудинг из манки, аппетитные тефтели, сделанные на пару, пьют чай. |
Как мы видим, питание для больных гастритом может быть разнообразным, некоторые блюда приготовит любой человек, для других требуются навыки кулинара. Но не трудно изменить меню дня, подобрать для него более простые блюда, не забывая о правилах питания при гастрите.
zhivot.info
принципы питания и рацион на неделю
Острая форма заболевания желудочно-кишечного тракта характеризуется сильным воспалительным процессом слизистой оболочки органа пищеварения. Причиной сильных резких болей является несоблюдение рациона правильного питания. Диета при острой форме гастрита – первый шаг на пути лечения патологии, естественного восстановления поврежденного эпителия желудка.

Принципы лечебной диеты
При выявлении в процессе медицинского диагностирования острой формы заболевания лечение необходимо начинать с приема медикаментозных препаратов и соблюдения лечебной диетой, которая отличается строгими правилами:
- отказ от еды в первые 2-3 дня обострения;
- постепенное введение продуктов питания через неделю после периода обострения;
- прием пищи через каждые 3 часа после ранее употребленной еды;
- порция блюда не должна превышать 200 гр;
- исключение из рациона продуктов, способных раздражать воспаленные участки стенок желудка;
- употребление только перетертых, измельченных, жидких блюд;
- ограничение потребления соли;
- соблюдение питьевого режима – не менее 2 литров за сутки;
- употребление теплой пищи, температурный режим которой не превышает 60 °С;
- отказ от напитков за 60 минут до предполагаемого приема порции.
После диагностирования острой формы заболевания на протяжении пары дней следует отказаться от употребления любых ингредиентов. Очень важно контролировать количество выпиваемой жидкости, норма которой составляет от 1,5 до 2 литров за сутки. Отдавать предпочтение следует теплым напиткам, например, отварам, чаю. В первые дни запрещены физические нагрузки, эмоциональные перенапряжения.
Виды правильного питания
Меню при остром гастрите различается в зависимости от особенностей протекания заболевания. После голодания на протяжении первых дней обострения рекомендуется начать соблюдать диету № 1а. Питание при остром гастрите на 4 день направлено на защиту воспаленной слизистой оболочки от механических, термических, химических повреждений, а также уменьшение поврежденных участков эпителия.
Из рациона исключаются продукты, обладающие высокой энергетической ценностью благодаря повышенному содержанию в них углеводов, а также блюда, способные вызвать нарушения работы системы внутренней секреции, отвечающей за выработку желудочного сока. Поэтому диета № 1а предусматривает дробное употребление пищи, исключение горячей, холодной еды и ограничение продуктов питания.

Через неделю после приступа назначается диета № 1б, которая способствует естественному восстановлению поврежденной оболочки органа пищеварительной системы. Такая разновидность правильного питания предусматривает:
- снижение употребляемых углеводов;
- нормированное включение в рацион продуктов, содержащих жиры, белки;
- употребление только вареной, парной еды, в виде пюре;
- соблюдение режима выпиваемой жидкости.
Существует типология режима лечебного питания, зависящая от уровня секреции. При гастрите с повышенной кислотностью назначается диета №1, с пониженной кислотностью – диета №2. Такие виды лечебного режима не отличаются строгостью. Диетическое питание предусматривает включение термически обработанных продуктов до измельченного состояния отварного, запеченного, тушеного вида. При нестабильном уровне секреции исключаются ингредиенты, способные вызвать повышение или понижение уровня соляной кислоты, сбои переваривания потребляемой пищи. После нормализации состояния пациенту разрешается постепенно вводить привычные продукты питания, увеличивать объем употребляемой пищи.
Что можно есть при острой форме гастрита
Диета при обострении предполагает включение определенных ингредиентов. Для нормального функционирования кишечника, восстановления эпителия необходимо следить за рационом питания.
Продукты, разрешенные к употреблению
Список незапрещенных ингредиентов разнообразен, сбалансирован, содержит продукты для нормальной работы желудка, кишечника:
- Овощи: цветная капуста, картошка, морковка, свёкла.
- Крупы: гречка, манка, овсянка, рис.
- Сухари.
- Цельное, сгущенное молоко, нежирные сливки.
- Говядина, курица, индейка.
- Куриные, перепелиные яйца.
- Масло.
- Кисели, компоты, травяные отвары, чай.

Мясо или рыбу следует отваривать, запекать, готовить в пароварке. Перед употреблением ингредиенты должны измельчаться, доводиться до жидкого, протертого состояния. Кушать можно кисломолочные продукты только с низким содержанием жирности, кроме кефира, йогуртов. Следует следить за попаданием в организм достаточного количества еды, содержащей белки, при нормальной работе пищеварительной системы. При обнаружении симптоматических признаков, таких как запоры, диарея, необходимо начать употреблять блюда растительного происхождения.
При повышенном уровне соляной кислоты можно кушать нежирные сорта рыбы, помидоры, кабачки, неострую, несоленую острую продукцию, диетические сорта ветчины, колбасы. Из фруктов можно делать напитки, желе, смузи. При низкой кислотности можно питаться хлебобулочными изделиями из муки не высшего сорта, блюдами из дрожжевого, слоенного, песочного теста, макаронами, бобовыми продуктами. С осторожностью употреблять кукурузную, пшенную крупу, сырые фрукты.
Продукты, запрещенные к употреблению
При гастрите острой формы нельзя есть многие продукты, но некоторые ингредиенты разрешается употреблять ограниченно, например, зелень. Запрещены:
- Овощи: свежие огурцы, редька, редис, корень сельдерея, лук, чеснок, капуста, зеленый щавель.
- Крупы: пшенка, кукурузные хлопья, перловка, макароны.
- Грибы.
- Выпечка из сдобного теста.
- Свинина, баранина.
- Колбасная продукция.
- Жирные молоко, сливки, сыр.
- Сухофрукты, орехи.
- Консервированные продукты.
- Специи, приправы, соусы на основе горчицы, хрена.
- Газированные, алкогольные, крепкие напитки.

Лечебная диета подразумевает отказ от копченых, острых блюд с добавлением пряностей. Полное исключение продуктов быстрого приготовления, полуфабрикатов, консервов. Нельзя употреблять маринованные, жареные, соленые блюда, овощи и фрукты в свежем виде.
При повышенной кислотности, помимо общих запрещенных продуктов, нельзя употреблять вяленые рыбные, мясные ингредиенты, бульоны на основе жирных сортов свинины, баранины, грибов, фрукты, ягоды с большим содержанием грубой клетчатки. При низком содержании соляной кислоты не следует кушать супы на основе молока, кефира, кваса, например, окрошку, бобовые продукты (фасоль, горох), фрукты с трудно усваиваемой кожурой – инжир, смородину, финики, а также сладости, мороженое.
Примерный рацион на неделю
В меню на каждый день должны быть включены блюда, приготовленные из разрешенных продуктов питания. Для удобства врачи рекомендуют заранее составлять рацион с подробным описанием ингредиентов на завтрак, обед, ужин. При лечебной диете должно быть не менее 6 порций пищи, включая полдник и перекусы на протяжении дня.
1 стадия
Несколько дней после приступа нельзя есть никакие продукты, можно только пить теплые жидкости, например, чай, отвар шиповника, компоты.
2 стадия
Через пару дней после снятия болей в желудке нужно постепенно вводить полезные продукты питания. На протяжении нескольких дней после обострения рекомендуется употреблять слизистые супы, приготовленные на воде из разрешенных круп. Рис, овсянку нужно залить несколькими стаканами холодной жидкости, варить на медленном огне, постоянно помешивая до испарения половины образовавшегося бульона. Полученную массу нужно растереть при помощи сита или измельчить на кухонном комбайне. По желанию, в суп можно добавить сухари из белого хлеба, нежирные сливки.

Следует употреблять напитки в большом количестве. На протяжении дня можно кушать легкие супы, омлеты, запеченные фрукты ограниченного количества, рыбное, куриное суфле. Для его приготовления нужны постные сорта, которые предварительно отвариваются, пропускаются через мясорубку. Затем необходимо добавить сырой желток, немного молока, просеянной муки, сливочного масла, щепотку соли. Не очень густую массу распределить по форме для запекания или противню и отправить в разогретый духовой шкаф до появления корочки.
3 стадия
Ориентировочно через 7 дней можно расширять меню диеты, вводить более разнообразные блюда утром, днем, вечером. На завтрак можно готовить каши на молоке из овсянки, манки, риса, добавляя для вкуса незначительное количество масла, а также омлеты, отварные яйца. Через неделю после обострения молочные каши, супы уже не нужно протирать или мелко измельчать. На обед, ужин можно готовить мясо отварного вида, рыбу, запеченную в духовке, овощные блюда, например, салат с заправкой из оливкового масла. На десерт можно готовить пудинги из фруктов, ягод, желе. На ночь следует пить теплое молоко, чай, отвары.
4 стадия
Последняя стадия диеты при острой форме гастроэнтерита подразумевает употребление мясных и рыбных блюд, которые могут быть немного обжарены, включение молочных продуктов на постоянной основе, а также овощные и фруктовые десерты.
Лечебная диета при остром гастрите обязательна. Меню питания включает доступные продукты, которые обеспечивают защиту оболочки органа пищеварения от возможных повреждений, раздражений, воспаления, снятия болевых ощущений, нормализуют работу желудка, кишечника. Соблюдать диету необходимо на протяжении нескольких месяцев в качестве профилактического мероприятия возможного рецидива заболевания острой формы — панкреатита.
gastrot.ru
что можно есть, меню, питание
Диета при остром гастрите желудка должна быть строгой. Залог здорового питания при гастритах — это максимальное щажение стенок желудка. Блюда обязательно должны быть полужидкой консистенции, не горячими и не холодными, ни в коем случае не раздражать слизистую желудка и стимулировать выработку секрета.

Что можно есть при острой форме гиперацидного гастрита
В первые сутки стоит обойтись без питания. Пить нужно много, это может быть прохладный чай и минеральная вода без газа. Уже на второй день разрешено внесение в меню киселей, жидких слизистых каш вроде овсяной, жидкого пюре из картофеля, сваренного на воде, яиц всмятку.
Эта строгая диета рассчитана на фазу обострения болезни, а потом диету нужно постепенно расширять. Людям с низкой кислотностью желудочного сока необходимо выбирать продукты, которые стимулируют его выработку, а людям с высоким уровнем рН — наоборот, употреблять пищу, способствующую снижению кислотности сока.
Продукты, слабо стимулирующие продуцирование соляной кислоты:
- Чистая питьевая вода, минералка без газа, слабо заваренный чай.
- Творог, сахар, свежей белый хлеб.
- Проваренное мясо и рыба.
- Овощи, сваренные и перетертые в пюре: картофель, морковь, цветная капуста.
- Ненаваристые овощные супы и слизистые каши.
Продукты, которые провоцируют интенсивную выработку желудочного сока:
- Любое спиртное, сладкие газировки.
- Кофе, нежирное какао.
- Сильно просоленные блюда.
- Яичный желток.
- Крутые и жирные мясные бульоны.
- Хлеб темных сортов.
- Консервация.
- Разнообразные пряности.
- Жареные и копченые продукты, маринады.
Как принимать пищу
Чтобы снять с желудка лишнюю нагрузку, не следует употреблять совместно жидкую и твердую пищу. К примеру, если на завтрак была употреблена каша, чай после нее нужно выпить не ранее чем спустя 1,5 часа. Не стоит сочетать белковые продукты (мясо, творог, молоко) с углеводсодержащими (хлебом, сдобной выпечкой, картофелем). Употребляемая пища сама по себе воздействует на двигательную активность желудка или на время, за которое пища из желудка перемещается в кишечник.
Жидкие и полужидкие блюда намного быстрее покидают желудок, в отличие от твердой пищи. Дольше всего находятся в желудке чернослив и изюм. По этой причине их не рекомендуют принимать в течение первых двух месяцев после обнаружения гастрита.
Кроме того, быстрее покидают эпигастрий и углеводы, а белковые продукты задерживаются дольше. Больше всех времени проводят там жиры. Они плохо стимулируют продуцирование желудочного сока, но значительно увеличивают промежуток времени, на протяжении которого пища находится в желудке, поскольку жир тяжело переваривается.
Это значит, что питание при остром гастрите должно исключать любые жиры, разрешено лишь немного растительного масла — около 2 ч. л.
Чем больше времени в желудке пребывают продукты, тем интенсивнее выработка желудочного сока.
Важно не забывать, что воспаленной слизистой сложно справиться с грубыми продуктами, клетчаткой.
При остром гастрите питание будет согласно диетическому столу №1А. Этот рацион будет соблюдаться на протяжении первых дней, потом разрешают перейти на стол №1Б. Все продукты для блюда обрабатываются исключительно путем варки и на пару, можно запекать, но только не допуская образования жесткой корочки.
Пищевой соли можно принимать около 6 г в сутки. Объемы жидкости должны достигать 1,5-2 л. Меню при остром гастрите включает слизистые, молочные и овощные супы. Отварное мясо следует подавать в виде суфле или перетертого пюре. Рыбу выбирать нужно нежирных сортов. Овощи и фрукты должны пройти термическую обработку.
Нельзя есть кукурузную, ячневую и пшеничную каши, а также бобовые и макаронные изделия.
Что можно есть при остром гастрите и нужно? Обязательно в меню пациента с гиперацидным гастритом должны входить молоко, черствый хлеб и сухарики, творог, яйца, сваренные всмятку, кисели (сок нельзя!), варенье (из некислых ягод), какао с молоком, чай. Сладкое — мед, зефир, сахар.
Яйцо — это прекрасный и доступный источник белка для организма человека. Это связано с тем, что состав белка сходен с белком нашего организма, поэтому он быстро и легко усваивается. Готовить рекомендуют яйца всмятку и в мешочке, так как сваренные вкрутую дольше перевариваются желудком.
Свежий темный хлеб стоит высушивать в духовке, сухарики получаются нежными и рассыпчатыми. Не следует забывать о постоянном употреблении растительного масла. Оно способствует регенерации поврежденных участков слизистой желудка при гиперацидном гастрите.
Что рекомендуют есть при гипоацидном гастрите
При гипоацидном гастрите важную роль играет стимуляция секреторной функции желудка.
Что разрешено употреблять при обострении такого рода болезни:
- Нежирное мясо — кролик, курица. Это может быть отварное мясо, фрикадельки, бульоны.
- Вырезка нежирной рыбы.
- Отваренные овощи, перетертые в пюре: картофель, свекла, морковь, кабачки, шпинат.
- Кисломолочные продукты с низким процентом жирности — кефир, сметана, творог.
- Соки из плодов и ягод (кроме винограда), компоты, отвары черной смородины и шиповника.
- Столовая вода за полчаса до приема пищи.
Употребление блюд рекомендовано разделить на 5-6 приемов в сутки. Терапевтический рацион рекомендовано соблюдать еще в течение двух месяцев после острого периода.
Нелишними будут комплексы витаминов с минералами. Пациент должен находиться в благоприятной обстановке, без стрессов, достаточно спать и отдыхать.
Примеры диет
Стол №1 назначают при ярко выраженных симптомах обострения гастрита с повышенной кислотностью. Главная задача — эта защита слизистой органа от механических и химических воздействий на и так воспаленные стенки.
Кратность приемов пищи — от 6 до 8, каждые 2 часа. Вес порции — около 300 г.
1 и 2 день — строжайшая диета, меню которой состоит из манной каши, нежирного бульона с включением круглого риса, киселя, пастеризованного обезжиренного молока. Медленно можно вводить в рацион зачерствевший белый хлеб, галеты, постную рыбу без соли и специй, отваренное куриное филе, зеленый чай. Стол №1 не разрешает употребление бобовых и орехов.
После исчезновения острых симптомов можно есть паровые омлеты, отварное мясо кролика и телятины, пить свежевыжатый сок картофеля, моркови, капусты и свеклы.
Среди кисломолочных продуктов стоит выбирать творог и сметану с низкой концентрацией жира, живой йогурт и простоквашу. Отдавать предпочтение нужно таким растительным маслам, как льняное, оливковое, кунжутное. В качестве десерта к чаю разрешено есть зефир, мармелад и пастилу.
Пример дневного рациона:
- Завтрак. Каша гречневая, чай зеленый.
- Второй завтрак. Груша запеченная и йогурт.
- Обед. Суп овощной, картофель и морковь (должны быть протертыми), гарнир из паровых кабачков с вареной куриной грудкой.
- Полдник. Компот и галеты.
- Ужин. Круглый отваренный рис и вареное филе минтая.
- Незадолго до сна. Простокваша либо биокефир.
Примеры диеты для гастрита с низкой кислотностью
Если диагностирован гипоацидный гастрит, диета №15 просто необходима. Что можно кушать при острой форме гастрита? В сутки можно потреблять 2500-3500 калорий. Жидкости рекомендуют принимать около 1,5 л. Пищевой соли можно не более 12 г в сутки, а общая масса дневного рациона — около 3 кг. Принимают пищу при такой форме гастрита 4 раза в день.
Суммарная масса употребляемых углеводов за сутки составляет 500-600 г. Большое количество этих веществ в пище обеспечивает более быстрое восстановление нормального метаболизма.
Можно есть весь хлеб, даже с зернами и семенами. Булки должны быть сделаны из бездрожжевого теста, слойки можно с фруктовой начинкой.
Разрешено употребление всех круп и бобов. Эти продукты можно есть как самостоятельные блюда либо включать их как компоненты супов, салатов, вторых блюд.
Разрешают питаться разнообразными сортами рыбы и мяса. Но предпочтение отдают крольчатине, телятине, свинине нежирной.
Для разнообразия раз в неделю можно приготовить блюда с бараниной.
Отличается эта диета и возможностью приема молочных и грибных супов с кусками мяса, которое должно быть предварительно хорошо проварено.
Питье можно разнообразить кофе, какао, чаем, квасом и свежими плодовыми соками.
Категорически нельзя употреблять специи, жирные и копченые изделия, соусы с уксусом. В острый период не стоит есть кислые продукты.
Меню диетического питания:
- Завтрак. Запеканка из творога со сгущенным молоком и какао.
- Второй завтрак. Свежие плоды — яблоко, банан, груша, апельсин.
- Обед. Можно постный борщ с нежирной сметаной, запеченную нежирную рыбу, гречку, ягодный морс.
- Полдник. Кисель со слойкой.
- Ужин. Вермишель, рубленые котлеты (паровые), черный чай с лимоном.
- Незадолго до сна можно принять стакан обезжиренного йогурта.
Подобрать необходимую диету поможет лечащий гастроэнтеролог или диетолог. Специалист сможет, опираясь на результаты анализов и опроса, правильно определить лечебное питание для пациента.
medicalok.ru
Диета при гастрите ребенку - основные принципы и меню
Гастрит – заболевание желудка, при котором слизистая оболочка этого органа начинает воспаляться. Из-за этого человек сталкивается с сильными болезненными ощущениями, тошнотой, рвотой, снижением аппетита и нарушением в пищеварении. Время от времени гастрит обостряется, из-за чего человек вынужден мучиться от сильной боли в желудке.
Чтобы максимально быстро избавиться от дискомфорта, необходимо обязательно придерживаться специальной диеты. Также правильное питание способствует снижению частоты рецидивов.
Основные принципы диетотерапии
Принято считать, что гастрит – студенческое заболевание, которое возникает вследствие неправильного и несбалансированного питания.
В последнее время патология нередко диагностируется у детей школьного и детсадовского возрастов.

Основная причина такого явления заключается в неправильном и несбалансированном питании ребенка. Чтобы вылечить гастрит, необходимо не только придерживаться медикаментозной терапии, но и специальной диеты. Именно она поможет минимизировать количество приступов, а также снизить болезненность. Основные ее правила следующие:
- Необходимо строго придерживаться режима питания – очень важно есть часто, но небольшими порциями. Категорически запрещено голодать. У ребенка должен быть полноценный завтрак, обед и ужин. Также необходимы легкие перекусы.
- Продукты, которые ребенок потребляет в пищу, обязательно должны быть свежими, технология их приготовления должна быть соблюдена. Категорически запрещено употреблять в пищу блюда, которые были приготовлены несколько дней назад.
- В рационе должно присутствовать как можно больше продуктов, которые несут серьезную пользу для организма. К ним относят слизистые каши, натуральные свежие овощи, молочные продукты, а также нежирные сорта мяса.
Основа диетического питания
Диетотерапия – основа лечения гастрита у детей и взрослых людей. Если вы будете соблюдать основные правила по питанию при этом заболевании, вам удастся снизить риск развития хронической формы этой патологии, а также в короткий срок избавиться от проявлений острого воспаления.
 Основная сложность заключается в том, что диета при гастрите ребенку не всегда нравится, а объяснить, что это необходимо для здоровья – крайне тяжело. В первую очередь необходимо, чтобы ребенок полностью отказался от употребления вредных продуктов, таких как шоколадные батончики, газированные напитки, фаст-фуды и многое другое.
Основная сложность заключается в том, что диета при гастрите ребенку не всегда нравится, а объяснить, что это необходимо для здоровья – крайне тяжело. В первую очередь необходимо, чтобы ребенок полностью отказался от употребления вредных продуктов, таких как шоколадные батончики, газированные напитки, фаст-фуды и многое другое.
Постарайтесь срезу же привить ребенку правильные пищевые привычки.
Очень важно, чтобы ребенок постоянно придерживался определенного режима питания. Все его перекусы и полноценные приемы пищи должны проходить в приблизительно одно и то же время. Таким образом желудок привыкает, что приводит к нормализации выработки секрета. Старайтесь, чтобы перерыв между отдельными приемами пищи не превышал 2-3 часов – в противном случае желудок начнет вырабатывать кислоту, которая будет обжигать его стенки. Блюда для детей, страдающих от гастрита, в обязательном порядке должны содержать растительную пищу. Она нормализует работу кишечника и всего желудочно-кишечного тракта в целом.
Еду для больных гастритом нужно тушить, варить или же запекать. При этом не рекомендуется использовать масло. Во время приготовления пищи категорически запрещено использовать какие-либо усилители вкуса, ароматизаторы, острые приправы или же пряности. Это раздражающе воздействует на слизистую оболочку желудка, что приводит к обострению данного заболевания. Стоит полностью отказаться от сахара и любых сладких продуктов. Лучше всего потреблять жидкие каши, которые обволакивают стенки желудка и препятствуют воспалительному процессу. Особую пользу при гастрите приносят следующие продукты:
- Картофель;
- Кабачки;
- Цветная капуста;
- Морковь;
- Свекла.
Овощи при диете при гастрите должны занимать главенствующую роль.
Их нужно принимать во всех видах: тушенные, вареные и даже свежие. Именно свежие овощи должны занимать большую часть рациона. В них содержится необработанная грубая клетчатка, которая способствует нормализации работы пищеварительного тракта. Это препятствует застойным явлениям, избавляет от вздутия и процессов гниения.
Что запрещено есть при гастрите
Гастрит – распространенное заболевание, которое давно было изучено врачами. Именно они определили, что купировать данную патологию без специальной диеты будет практически невозможно. С помощью правильного питания вы восстановите обменные процессы, а также нормализуете выработку желудочного сока. Учитывайте, что при гастрите желудка категорически запрещено потреблять следующие продукты:
- Жирную, жареную и высококалорийную пищу;
- Фаст-фуд, снеки;
- Газированные напитки и лимонады;
- Пакетированные и свежевыжатые соки;
- Сдобную выпечку и кондитерские изделия;
- Маринованные продукты и соленья;
- Консервы и колбасы;
- Жирные сорта мяса;
- Крепкий чай и кофе, алкогольные напитки;
- Бобовые, шпинат, редька, белокочанная капуста, редис;
- Кислые ягоды и цитрусовые фрукты.
Основные правила по питанию
Диета при гастрите ребенку должна определяться в строго индивидуальном порядке. Только так удастся получить максимальную пользу от корректировки питания. Во время обострения данного заболевания необходимо сделать все возможное, чтобы снизить нагрузку на организм. Чтобы добиться такого результата, вам придется соблюдать следующие правила:
- Организовать для ребенка и заставить его соблюдать режим питания. Лучше всего кушать в одно и то же время через равные промежутки дня.
- Вся потребляемая еда должна быть свежей, не стоит употреблять залежавшиеся продукты.
- Категорически запрещено употреблять продукты, для приготовления которых были использованы химические ароматизаторы, усилители вкуса, подсластители и другие химические компоненты.
- Всю пищу можно только варить, тушить и запекать – при этом допустимо использовать самые небольшие дозы растительного масла.
- Следите, чтобы ребенок не питался в сухомятку.
- Вся еда должна быть теплой: ни холодной и ни горячей.
- Категорически запрещено употреблять острые, соленые, консервированные и копченые блюда.
- В основе рациона должны лежать свежие овощи – они нормализуют процесс пищеварения, способствуют более быстрому восстановлению стенок желудка.

Придерживаться специальной диеты необходимо постоянно
Только так удастся в максимально короткий срок избавиться от обострения гастрита, а также снизить частоту рецидивов. Если вы будете правильно питаться, гастрит не сможет приобрести хроническую форму, что благоприятно сказывается на самочувствии человека.
Обязательно проконсультируйтесь с лечащим врачом, который даст вам индивидуальные рекомендации по питанию. Их также необходимо строго придерживаться.
Только при комплексном подходе вам удастся снизить негативное влияние гастрита на организм.
Диета при острой форме гастрита
Чтобы в максимально короткий срок купировать обострение гастрита, необходимо сразу же начать соблюдать диету номер 1. Она положительно сказывается на состоянии стенок желудка, их воспаленность снижается, благодаря чему самочувствие человека значительно улучшается. Помните, что питаться вам придется не менее 6 раз в день – так организм постоянно будет работать, желудочный сок не будет разрушать стенки желудка.
Калорийность рациона составляет около 2000 ккал. Очень важно отказаться от употребления углеводов, а также минимизировать количество белков и жиров в рационе. Стоит на время отказаться от употребления кисломолочных продуктов, натуральных овощей и фруктов, мучных изделий, газированных напитков, острых и пряных специй. Также стоит ограничить количество соли.
Употреблять допускается исключительно следующие продукты:
- Нежирные молочные продукты;
- Кисели на фруктовой основе;
- Отвар шиповника;
- Омлет, приготовленный на молоке;
- Жидкие супы из круп;
- Отварное мясо нежирных сортов;
- Отварная морская рыба;
- Нежирное пюре или суфле из мяса;
- Овощное рагу.
Питание для детей при гастрите с пониженной кислотностью
 Гастрит с пониженной кислотностью встречается одинаково часто, как и с повышенной. Из-за него ребенок вынужден претерпевать неприятные ощущения в желудке, которые возникают в него после каждого приема пищи. При ответственном подходе к диетотерапии вам удастся быстро купировать боль и снять воспаления. Помните, что вся пища в обязательном порядке должна проходить термическую обработку.
Гастрит с пониженной кислотностью встречается одинаково часто, как и с повышенной. Из-за него ребенок вынужден претерпевать неприятные ощущения в желудке, которые возникают в него после каждого приема пищи. При ответственном подходе к диетотерапии вам удастся быстро купировать боль и снять воспаления. Помните, что вся пища в обязательном порядке должна проходить термическую обработку.
Обычно меню при гастрите с пониженной кислотностью выглядит следующим образом:
- Завтрак – рагу овощное или же овсяная каша, нежирный творог, чай без сахара;
- Второй завтрак – омлет из двух яиц, черный чай, овощной теплый салат;
- Обед – ненаваристый куриный бульон, отварная курица, ягодный кисель без сахара;
- Полдник – стакан обезжиренного кефира, творожная запеканка или тыквенная каша;
- Ужин – блины с мясом или творогом, черный чай без сахара, овощной салат.
Меню для детей при гастрите с повышенной кислотностью
 Гастрит с повышенной кислотностью доставляет ребенку массу дискомфорта. Он вынужден постоянно мучиться от болезненных ощущений в области желудка, изжоги и отрыжки.
Гастрит с повышенной кислотностью доставляет ребенку массу дискомфорта. Он вынужден постоянно мучиться от болезненных ощущений в области желудка, изжоги и отрыжки.
На время обострения острой формы данной патологии рекомендуется придерживаться следующего меню:
- На завтрак – сваренная на воде каша, яйцо всмятку, черный или зеленый чай без сахара, лежавший черный или белый хлеб;
- Второй завтрак – овощной салат и котлеты на пару, отварной кисель, салат из свежих овощей;
- Обед – овощной суп, мясо птицы, приготовленное на пару, жаркое из овощей и картофеля;
- Полдник – бутерброд со сливочным маслом, несладкий чай или компот;
- Ужин – овощное рагу, кефир и сухарик.

На ночь разрешается выпить небольшой стакан кефира или же нежирного молока
Обязательно проконсультируйтесь с врачом перед тем, как садить ребенка на такую диету. Каждый организм индивидуален, поэтому режим питания должен подбираться в соответствии с особенностями организма.
Профилактика гастрита
Гастрит – серьезное заболевание, которое гораздо легче предупредить, нежели потом заниматься его лечением.
Патология развивается в течение достаточно большого промежутка времени. Если вы будете соблюдать ряд определенных правил, риск возникновения каких-либо осложнений будет крайне низким. К основным профилактическим мерам можно отнести:
- Употребление максимально большого количества свежих фруктов и овощей;
- Преобладание в рационе молочных продуктов;
- Полный отказ от рафинированной пищи и фаст-фуда;
- Тщательное пережевывание пищи, отказ от питания за компьютером или телевизором;
- Полное соблюдение всех рекомендаций лечащего врача;
- Отказ от сладкого, мучного и острого;
- Запрет на газированные напитки, концентрированные соки.
gastrit.guru
питание, меню, что можно кушать
Большую роль в лечении воспалительного процесса на слизистой желудка играет правильное питание, поэтому диета при обострении гастрита стоит наряду с медикаментозной терапией. Данная форма гастрита сопровождается болезненными симптомами, что значительно ухудшает качество жизни больного. Чтобы исправить ситуацию и избавиться от неприятных ощущений, необходимо откорректировать меню и исключить из него все продукты, которые способны раздражать и так воспаленный орган. Чтобы легче было привыкать к новому рациону, диетологи рекомендуют расписать на неделю примерное меню.

Особенности диеты при гастрите в обостренной стадии
Провоцирующими факторами обострения гастрита являются горячие или, наоборот, холодные блюда, специи, соленья и приправы. Чтобы избежать воспаления на слизистой, необходимо отказаться от такой пищи, которая способна раздражать стенки желудка и усиливать воспалительный процесс на них. При гастрите на стадии обострения нужно строго придерживаться лечебной диеты и в первые дни важно полностью отказаться от еды.
Врачи-гастроэнтерологи рекомендуют пить исключительно жидкость, это может быть минеральная вода, теплый слабо заваренный чай и шиповниковый отвар, которого нужно употреблять не менее 2-х литров в день.
На вторые и последующие сутки больному необходимо постепенно расширять свой рацион и включать в него продукты, приготовленные на пару или отварные и без добавления специй и соли. Питание при обострении гастрита имеет следующие особенности:
- пища должна быть протертой, так как грубые кусочки тяжело перевариваются, что не под силу ослабленному желудку;
- количество трапез в сутки должно быть не менее 5, при этом порции следует делать маленькими и избегать переедания;
- пищу необходимо употреблять оптимальной температуры, она не должна быть слишком горячей и холодной;
- технология приготовления исключает обжаривание продуктов, допускается лишь готовка на пару или отваривание;
- противопоказано употребление жирной и трудноперевариваемой пищи, например, семечек, орехов и шоколада;
- длительность строгой диеты может достигать 14 дней, но в некоторых случаях бывает достаточно и 7 дней;
- в медицине диету при обостренном гастрите обозначают «Стол № 5а».
 Стакан очищенной воды с утра поможет очистить орган от скопившейся за ночь слизи.
Стакан очищенной воды с утра поможет очистить орган от скопившейся за ночь слизи.Кроме этого, для лечения как острого, так и хронического гастрита важно соблюдать следующие рекомендации, которые помогут быстрее восстановиться воспаленной слизистой желудка:
- Употреблять с утра на голодный желудок стакан очищенной воды. Этот метод поможет очистить орган от скопившейся за ночное время слизи.
- Избегать стрессовых ситуаций. При нервном перенапряжении происходит раздражение желудочной слизистой через сигналы из коры головного мозга.
- Придерживаться режима питания. Употребление пищи должно быть дробным и желательно в одно и то же время, это позволит избежать лишней выработки желудочного сока.
- Включить в рацион достаточное количество клетчатки. С ее помощью происходит стимуляция работы желудка и его очищение.
Продукты питания при обострении
Что можно кушать?
Врачи-гастроэнтерологи рекомендуют включать в рацион продукты, которые благотворно воздействуют на слизистую желудка. К ним относятся:
- сливки;
- обезжиренный творог;
- мясо и рыба нежирных сортов;
- отварные всмятку яйца;
- молоко;
- оливковое масло;
- макаронные запеканки;
- перетертые пудинги;
- твердый неострый сыр;
- сливочное масло, но не более 50 г в день;
- омлет из белков;
- шиповниковый отвар;
- гречневая, манная каши;
- разбавленные фруктовые соки;
- зеленый чай;
- пюре из овощей;
- ягодные кисели.
Запрещенные
 Колбасы и сосиски запрещены во время обострения.
Колбасы и сосиски запрещены во время обострения.В период обострения гастрита или же при хронической его форме одинаково противопоказаны продукты, у которых ярко выраженная кислотность, вкус и острота, а также усиливающие желудочную активность. Перечень продуктов под запретом следующий:
- спиртосодержащие напитки;
- колбасы и соски;
- крепкий чай и кофе;
- копчености;
- квас;
- шоколад;
- маринованные овощи;
- сало;
- высушенные хлопья;
- помидоры и томатная паста;
- грибы;
- плавленый сыр;
- мороженое.
Обострение и пониженная кислотность желудка
 При остром гастрите больного беспокоят такие симптомы: изжога, ощущение тяжести в желудке, тупя боль в животе после еды, вздутие, метеоризм, отрыжка, а также гнилостный запах изо рта. Чтобы избежать данной симптоматики, больному рекомендуется питаться следующим образом:
При остром гастрите больного беспокоят такие симптомы: изжога, ощущение тяжести в желудке, тупя боль в животе после еды, вздутие, метеоризм, отрыжка, а также гнилостный запах изо рта. Чтобы избежать данной симптоматики, больному рекомендуется питаться следующим образом:
- Кушать паровые котлетки, макароны, творог.
- Пить слабо заваренный чай с молоком.
- Вместо свежего хлеба употреблять сухарики.
- Включить в лечебное меню зелень, фрукты.
Продолжаться диета должна не меньше 30 дней и на протяжении всего периода больному необходимо оценивать свое самочувствие. Основной задачей является максимально снизить воспалительный процесс и далее важно, чтобы возобновилась выработка соляной кислоты. Для этого рекомендуется употреблять маринованные огурцы, кушать бульоны из мяса, а также, по мнению врачей, полезно будет выпить свежевыжатый сок лимона слабой концентрации. Когда гастрит сопровождается низким уровнем соляной кислоты в желудочном соке, больному противопоказано употреблять сдобу, цельное молоко, изюм, чернослив и свежий хлеб.
Вернуться к оглавлениюРецепты популярных блюд
Лечение хронического гастрита или его обострения осуществляется с помощью диетического стола № 5, который включает в себя различные блюда, наиболее востребованными считаются следующие:
- Суп из риса и кукурузы. Для его приготовления необходимо отварить мясо, нарезанное кубиками, и рис на протяжении 20 минут. Добавить в бульон кубиками картофель и когда он приготовится, высыпать готовый рис и кукурузу. Суп можно немного подсолить и добавить в него зелень.
- Рисовая каша с тыквой. Нужно отварить 0,5 кг тыквенной мякоти с небольшим количеством сахара и параллельно сварить до готовности 10 больших ложек риса. Из тыквы сделать пюре и добавить его к рису, кашу перемешать и полить растопленным сливочным маслом.
- Запеканка из творога и моркови. Для ее приготовления следует натереть 3 шт. моркови и протушить ее до готовности вместе со 150 мл молока, столовой ложкой сливочного масла и 3 большими ложками меда. Когда морковь приготовится, к ней добавляют манку и держат на огне еще несколько минут. Половину килограмма творога смешать с 3 яйцами, солью, столовой ложкой крахмала и сахаром по вкусу. К творогу добавляют приготовленную морковь, перемешивают и запекают в духовке 30−45 минут при 180С.
Пример меню на неделю
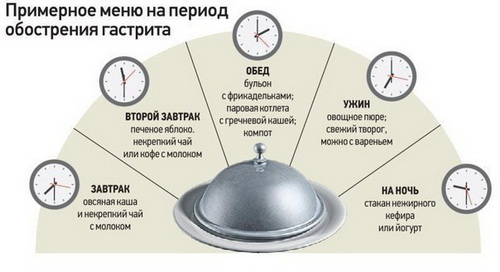 Диетологи рекомендуют пациентам с обострением гастрита расписать приблизительное меню на 7 дней заранее и придерживаться его на протяжении всего терапевтического курса, только периодически чередуя между собой блюда. Такая система облегчит ежедневные мучения по поводу: «Что приготовить сегодня?», и обеспечит рацион больного всеми необходимыми продуктами питания.
Диетологи рекомендуют пациентам с обострением гастрита расписать приблизительное меню на 7 дней заранее и придерживаться его на протяжении всего терапевтического курса, только периодически чередуя между собой блюда. Такая система облегчит ежедневные мучения по поводу: «Что приготовить сегодня?», и обеспечит рацион больного всеми необходимыми продуктами питания.
День № 1. На завтрак — котлетки из риса, приготовленные на пару, молоко с сухариком. Обед может состоять из картофельного супа-пюре, отварной телятины с макаронами и чаем. На ужин подают фаршированные отварной курицей кабачки, кисель. Второй день начинается с обезжиренного творожка со сметаной и зеленым чаем. На обед — куриный суп, котлеты из постного мяса, гречка и компот из яблок. Последняя трапеза включает в себя рыбное филе и картофель, приготовленные на пару, слабый чай. Завтрак третьего дня состоит из манного пудинга и шиповникового отвара. На обед — это суп из вермишели, приготовленная в пароварке куриная ножка, рис и чай. На ужин готовят морковно-творожную запеканку и кисель.
День № 4. Больному подают на завтрак овсянку с маслом, перебитую в блендере, чай с ромашкой. На обед готовят суп с рисом, индюшиное филе на пару, ячневую кашу и чай с молоком. Ужин больного с обострением гастрита может состоять из вареников с творогом, киселем. На пятый день в меню включают творожную запеканку, зеленый чай. Обед — суп-пюре из брокколи, картофельные зразы, куриную ножку и компот. На ужин подают овощное рагу и чай.
Шестой день начинается с белкового омлета, сухарика с компотом. На обед подают рыбный суп, плов из курицы и чай. Ужин состоит из гречневой каши, паровой котлеты и киселя. День № 7 включает в себя завтрак из творожной запеканки, политой медом, и зеленый чай. На обед подают овсяный суп, картофель, начиненный мясом, слабо заваренный черный чай. Последняя трапеза за день может заканчиваться варениками с картошкой, овощами и травяным отваром.
tvoyzheludok.ru
что можно есть, правильное питание
Диета при обострении гастрита является важным этапом всей терапии заболевания. Правильное питание помогает частично сократить боли в желудке, а также предупредить осложнения после болезни. Основной принцип меню при обострении гастрита — пища должна быть максимально щадящей для органов ЖКТ, чтобы не травмировать и так раздраженную слизистую оболочку.
Продукты питания при обострении
Существует определенный список продуктов, которые разрешается есть при любой форме гастрита. Из них необходимо формировать разнообразное меню, чтобы организм получал все необходимые питательные вещества и микроэлементы. Запрещается голодать или наоборот объедаться, так как это усиливает нагрузку на желудок.

Что можно есть при обострениях гастрита:
- практически все молочные продукты, с жирностью не более 20%;
- несдобную выпечку, вчерашний хлеб;
- фрукты и овощи, которые были подвержены термической обработке;
- все крупы, кроме манной каши;
- мясо и рыбу нежирных сортов;
- зеленый чай, травяные отвары.
С разрешения врача для заправки салатов можно использовать нерафинированное оливковое масло в малых количествах, на закуску пациенты едят домашний паштет. Также не запрещается зелень.
Что нельзя есть при обострении:
- жирное молоко, сливки, сыр;
- сдоба;
- жирное мясо, рыба;
- консервы;
- уксус, специи;
- маринады;
- соусы;
- сырые фрукты, овощи;
- манная каша;
- сладости, шоколад;
- алкоголь;
- крепкий чай, кофе.
Это запрещенные при гастрите продукты, которые способны раздражать слизистую оболочку желудка. От них необходимо отказаться не только на стадии обострения, но также соблюдать диету на протяжении всей жизни.
Меню диеты при гастрите в период обострения
Многих пациентов гастроэнтерологического отделения интересует вопрос о том, какая диета должна быть при обострении гастрита. Если не имеется возможности самостоятельно расписать необходимое меню, можно обратиться к соответствующему специалисту за помощью. Залог успешного соблюдения диеты — разнообразное и дробное питание, которое не позволит голодать и быстро не надоест человеку.
Примерное меню:
- Завтрак
- Полдник
- Обед
- Ужин
Первый прием пищи начинается с молочной или безмолочной каши, разрешается яйцо всмятку, омлет на пару. Из напитков можно употреблять компот из сухофруктов, несладкий зеленый чай или воду.
Перекусывать между основными приемами пищи можно запеченными фруктами, нежирным йогуртом, горстью орехов, несладкими сухарями. Также в полдник разрешается приготовить фруктовое пюре.
Первое блюдо может быть бульоном с картофельными кубиками, любой пюрированный суп на нежирном бульоне, суп с рисом и куриной грудкой. Приготовление пищи на обед включает в себя вареные макароны с мясными или рыбными котлетами на пару. На гарнир также не запрещается готовить крупы.
Вечерний прием пищи может быть из домашних вареников с картофелем, мясного пюре с цветной капустой или салата из прошедших термическую обработку овощей. Также разрешаются мясные тефтели, картошка пюре, тушеные овощи, рыбные или мясные изделия на пару.
Меню для диеты при гастрите в стадии обострения на 1 день
Питание при обострении гастрита требует заранее подобранного пищевого рациона. Это исключит бесполезные перекусы на бегу и позволит человеку в точности соблюдать назначенную диету.
Пример меню на сутки:
- завтрак — овсянка на нежирном молоке, пара ломтиков сыра со вчерашним хлебом, одно вареное яйцо и не крепкий чай без сахара;
- перекус — нежирный йогурт;
- обед —суп с овощами и вермишелью, суфле из мяса парное с овощным пюре, компот;
- полдник — банан или миндаль;
- ужин — рисовый пудинг или котлета парная с запеченными овощами, некрепкий чай с молоком.
Перекусы рекомендуется устраивать между основными приемами пищи, если человек ощущает сильный голод. Всего в сутки пациент должен есть 5-7 раз.
Меню для диеты при гастрите в стадии обострения на неделю по дням
- №1
- №2
- №3
- №4
- №5
- №6
- №7
Завтрак — рисовая каша, молочный чай, несладкое печенье.
Обед — суп-пюре из овощей, мясная тефтеля с рисом, легкий компот из сушеных фруктов.
Ужин — запеканка из творога, чай.
Перекусы — салат из вареной свеклы, запеченное яблоко.
Завтрак — кукурузная каша, яйцо, вчерашняя сдоба с чаем.Обед — суп с рисом и овощами, парная котлета из курицы с картофельным пюре, кисель.
Ужин — салат из запеченных овощей с зеленью, рыба на пару.
Перекусы— сырники, вчерашний бисквит с чаем.
Завтрак — парной омлет, молочный улун, вчерашний хлеб с небольшим количеством сливочного масла.Обед — суп из брокколи, моркови и картофеля, запеченная рыба с морковью и луком, кисель.
Ужин— суфле из мяса, овощной салат с зеленью.
Перекусы— банан, нежирный йогурт с орехами.
Завтрак — гречневая каша, чай на молоке.Обед — суп с куриной грудкой и вермишелью, запеченная рыба, пюре овощное.
Ужин — куриная грудка в фольге с кусочками отварной моркови.
Перекусы — нежирный творог, крекер.
Завтрак — омлет, некрепкий чай с пастилой.Обед — суп-пюре с картофелем и другими овощами, запеченная грудка с гречкой, ягодный кисель.
Ужин — вареный картофель с тефтелями, молочный улун.
Перекусы —яблоко из компота.
Завтрак — гречка на молоке с миндалем, чай.Обед — вермишелевый суп на молоке, мясо, приготовленное на пару с картофелем, компот.
Ужин — тушеные овощи.
Перекусы — ягодное желе, крекер.
Завтрак — кукурузная каша на молоке, чай, зефир.Обед — суп с рыбными фрикадельками, рис с курицей, компот.
Ужин — вареники с картофелем, зеленый чай.
Перекусы — творожники, банан.
Меню при обострении гастрита требует тщательного контроля над качеством и количеством пищи. Начиная с пятого дня, состояние здоровья пациента значительно улучшается, поэтому по совету врача можно расширять рацион. Однако делать это нужно постепенно.
Меню при обострении гастрита на 10 дней
За основу меню на полторы недели в период обострения гастрита можно взять несколько основных рецептов. Ингредиенты можно менять местами и добавлять другие по вкусу. Вся пища должна быть в отварном или печеном виде, во время приготовления не следует использовать масло.
Первые блюда:
- суп с куриными тефтелями, рисом и морковью;
- крем-суп из кабачка, капусты и нежирного сыра;
- вермишелевый суп с куриной грудкой;
- овощной бульон с сухариками;
- суп из брокколи с рыбными фрикадельками.

Вторые блюда:
- запеченная в фольге без масла рыба или куриная грудка;
- тушеные овощи с рисом или без него;
- картофельное пюре, печеная морковь и кабачок;
- безмолочная каша с пропаренными фруктами;
- мясные биточки на пару.
Десерты, перекусы:
- творожная запеканка;
- вчерашний бисквит;
- сырники печеные;
- банан, орехи кедровые или миндальные;
- пастила, зефир;
- домашний нежирный йогурт.
Напитки:
- зеленый чай;
- не крепкий черный чай с молоком;
- кисель из ягод;
- легкий компот из сухофруктов;
- вода.
Рацион должен быть разнообразным, насколько это возможно. Не следует исключать продукты, не заменяя их другими. То есть, если раньше человек питался жареным мясом с макаронами, следует не только исключить жирный продукт, но добавить вместо него парное мясное изделие.
Особенности диеты при гастрите обостренной стадии
Диета при гастрите в стадии обострения основана на нескольких принципах. Их необходимо соблюдать на всей протяженности лечебного питания.
Что следует знать:
- соль необходимо ограничить до 2-3 гр. в сутки;
- вся еда должна быть нейтральной температуры – не слишком горячая, но и не холодная;
- порции не более 250-300 гр. за раз;
- запрещается употребление алкогольных напитков, курение.
Также на весь период лечения рекомендуется отказаться от занятий тяжелыми физическими нагрузками, активным спортом. От того, с каким настроем человек подойдет к новому рациону, зависит его общее самочувствие и состояние здоровья в целом.
zhktrakt.ru




















